Механизм проявления патологического процесса и его развитие
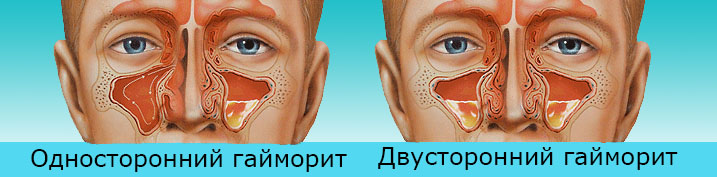
Односторонний синусит может возникать по различным причинам, включая бактерии, вирусы, грибки и другие патогенные микроорганизмы, проникающие в придаточные пазухи. Гайморит классифицируется на правосторонний и левосторонний следующим образом:
- Риногенный. Это наиболее распространенный тип, возникающий вследствие респираторных заболеваний носовой полости (например, ОРВИ или ринита). Инфекция может попасть в воздухоносные пазухи как естественным образом, так и из-за неправильного промывания носа или чрезмерного сморкания.
- Травматический. Этот вид синусита возникает из-за травм или аномалий в строении черепа, затрудняющих нормальный отток жидкости из придаточных пазух.
- Одонтогенный. Он развивается, когда инфекция от пораженных зубов верхней челюсти (моляров и премоляров) проникает в гайморову пазуху через тонкую стенку или в результате неудачной стоматологической процедуры, приводящей к образованию свища.
- Гематогенный. В этом случае возбудитель распространяется через кровь. Этот тип синусита встречается редко и обычно является осложнением инфекционных заболеваний, таких как сифилис или туберкулез.
Факторы, способствующие развитию одностороннего гайморита, включают общее ослабление иммунной системы. Развитие заболевания и его локализация зависят от следующих обстоятельств:
- Анатомические особенности носовой полости, такие как наличие шипов, гребней и искривлений перегородки носа.
- Увеличение аденоидов, полипов, кист, а также вазомоторный ринит.
- Наличие доброкачественных и злокачественных опухолей, изменяющих направление оттока слизи или блокирующих соустья.
- Воздействие сквозняков или нахождение рядом с кондиционером в жаркую погоду.
- Хронические заболевания, ослабляющие иммунную систему (например, туберкулез, ВИЧ, сахарный диабет).
Чаще всего правосторонний и левосторонний гайморит вызываются бактериями, грибами, вирусами или смешанной микрофлорой.
Врачи отмечают, что лечение одностороннего гайморита требует комплексного подхода. В первую очередь, важно провести диагностику, чтобы определить причину воспаления. В большинстве случаев назначаются противовоспалительные и обезболивающие препараты, а также антибиотики, если имеется бактериальная инфекция.
Для облегчения дыхания и уменьшения отека слизистой врачи рекомендуют использовать сосудосуживающие капли. Также полезны ингаляции с физиологическим раствором или травяными отварами. В некоторых случаях может потребоваться промывание носовых пазух, что помогает удалить гнойные выделения.
Физиотерапия, такая как УВЧ или лазерная терапия, также может быть эффективной. Важно помнить, что самолечение может привести к осложнениям, поэтому консультация с врачом является обязательной. В случае хронического гайморита может потребоваться хирургическое вмешательство для удаления полипов или других препятствий.

Клиническая картина острой и хронической формы болезни
Воспаление верхнечелюстной пазухи проявляется разнообразными клиническими признаками. Острая форма правостороннего синусита сопровождается следующими симптомами:
- Тупая пульсирующая боль в области пораженной пазухи, отдающая в переносицу, висок, глазницу, зубы, шею и лоб с правой стороны. Боль усиливается при нажатии, постукивании и наклонах вперед и вправо.
- Длительный ринит и заложенность правого носового прохода, иногда с общей заложенностью.
- Слизистые выделения только из правой ноздри. Объем выделений увеличивается при наклоне головы влево.
- Отек щеки или уголка глаза с пораженной стороны, повышенная чувствительность кожи на скуле.
- Признаки интоксикации: слабость, вялость, быстрая утомляемость, снижение работоспособности и ухудшение аппетита. Также могут возникать головные боли и повышение температуры до 38-39 градусов.
- Гнусавость в голосе.
Хронический синусит имеет свои особенности и проявляется следующими симптомами:
- Затрудненное дыхание через правую ноздрю, требующее постоянного применения сосудосуживающих средств для нормального сна.
- Ощущение сухости в горле.
- Головные боли, повышенная утомляемость и общая слабость.
- Неприятный запах из носа.
- Стекание инфицированной слизи по задним стенкам гортани, вызывающее постоянное покашливание.
- Небольшие выделения слизи и гноя из пораженной ноздри (цвет выделений обычно желтоватый).
- Мелкие трещинки вокруг правой ноздри и засохшие корки в носовом проходе из-за постоянного оттока гнойного секрета.
Левосторонний гайморит проявляется аналогичными симптомами, но они локализуются в противоположной части головы.
| Симптом/Лечение | Правосторонний гайморит | Левосторонний гайморит |
|---|---|---|
| Основной симптом | Боль и давление в правой щеке, верхней челюсти, вокруг правого глаза | Боль и давление в левой щеке, верхней челюсти, вокруг левого глаза |
| Дополнительные симптомы | Возможно: головная боль, заложенность правой ноздри, выделения из правой ноздри (желто-зеленые), снижение обоняния | Возможно: головная боль, заложенность левой ноздри, выделения из левой ноздри (желто-зеленые), снижение обоняния |
| Консервативное лечение | Сосудосуживающие капли/спреи в правую ноздрю (кратковременно!), промывание носа (например, раствором соли), обильное питье, противовоспалительные препараты (по назначению врача) | Сосудосуживающие капли/спреи в левую ноздрю (кратковременно!), промывание носа (например, раствором соли), обильное питье, противовоспалительные препараты (по назначению врача) |
| Антибиотики | Назначаются врачом при бактериальной инфекции, учитывая локализацию воспаления | Назначаются врачом при бактериальной инфекции, учитывая локализацию воспаления |
| Хирургическое лечение (прокол гайморовой пазухи) | Проводится в случае неэффективности консервативного лечения, пункция правой гайморовой пазухи | Проводится в случае неэффективности консервативного лечения, пункция левой гайморовой пазухи |
| Физиотерапия | УВЧ, магнитотерапия, электрофорез (по назначению врача) | УВЧ, магнитотерапия, электрофорез (по назначение врача) |
Методы диагностики и консервативная терапия правостороннего синусита
Опытный отоларинголог, выслушав жалобы пациента и проведя визуальный осмотр с риноскопом, может с высокой вероятностью установить диагноз «односторонний верхнечелюстной синусит». Дополнительные методы, такие как пальпация и перкуссия, помогают подтвердить выводы специалиста.
Для более точного определения степени поражения пазухи и наличия гнойного процесса требуется детальное обследование. Внутренние изменения в тканях придаточной камеры, а также наличие горизонтального уровня гноя или инородных тел лучше всего визуализируются с помощью рентгенографии или компьютерной томографии. Анализ мазка из носа и бактериологическое исследование его содержимого позволяют точно выявить возбудителя заболевания. На основе собранной информации отоларинголог разрабатывает план лечения синусита.
При правостороннем гайморите рекомендуется начинать медикаментозное лечение на ранних стадиях, до появления гноя в придаточных карманах. Это поможет избежать необходимости в проколе или перехода болезни в хроническую форму.
Крайне важно своевременно выявить причину заболевания и не только устранить неприятные симптомы, но и ликвидировать источник инфекции:
- При одонтогенном синусите необходимо лечить или удалять пораженный зуб.
- При аллергическом — исключить контакт с аллергеном.
- При травматическом — провести операцию для устранения препятствий для оттока слизи.
- При бактериальном — уничтожить патогенные микроорганизмы как в пазухе, так и в носоглотке.
Медикаментозная терапия осуществляется на амбулаторной основе. Острая форма заболевания не приводит к необратимым изменениям в слизистых оболочках пазух, поэтому правильно подобранные препараты и строгое соблюдение рекомендаций врача позволяют полностью избавиться от гайморита. Консервативное лечение гайморита отработано на протяжении многих лет и, как правило, включает в себя использование следующих групп лекарств:
- Антибиотики. К распространенным препаратам этой группы относятся пенициллины (Амоксициллин, Амоксиклав, Флемоксин солютаб), цефалоспорины (Цефазолин, Цефтриаксон), макролиды (Азитромицин, Макропен, Сумамед), фторхинолоны (Ципрофлоксацин, Офлоксацин). При остром гайморите курс лечения составляет 7 дней, при хроническом — от 14 дней и более в зависимости от динамики заболевания.
- Назальные капли и спреи. Большинство из этих препаратов обладают сосудосуживающим эффектом, что способствует восстановлению носового дыхания и облегчает выведение слизистых масс из носовой полости. Наиболее популярными являются Нафтизин, Галазолин, Називин, Отривин, Назол. В зависимости от активного вещества их действие может длиться от 4 до 12 часов. Однако они могут вызывать побочные эффекты, такие как ломкость сосудов и носовые кровотечения. Вторая группа местных капель — кортикостероиды (Авамис), которые уменьшают отек и аллергические реакции при различных формах синусита.
- Антигистаминные препараты. Они необходимы в случаях, когда гайморит вызван аллергией, а также при выраженной отечности мягких тканей носа. Взрослым назначаются таблетки, детям — сиропы. Применяются они системно один раз в сутки (Зиртек, Тавегил, Лоратадин).
- Антисептики. Могут использоваться для промывания носа (Мирамистин, Диоксидин) и орошения (Полидекса, Изофра). Их основная задача — уничтожение микробов и дезинфекция слизистых оболочек.
- Анальгетики. Применяются для снятия таких симптомов, как высокая температура (выше 38,5 градусов) и болевой синдром. Наиболее распространенные анальгетики: ацетилсалициловая кислота, ибупрофен и парацетамол. Известные препараты на их основе — Аспирин, Нурофен и Панадол.
- Муколитические средства. Они разжижают секрет и облегчают его отток из носовой полости и придаточных карманов (Синуфорте, Ацетилцистеин).
- Иммуномодуляторы способствуют усилению иммунного ответа организма, что снижает вероятность перехода обычной простуды в гайморит.
Люди, столкнувшиеся с односторонним гайморитом, часто делятся своим опытом и рекомендациями по лечению. Многие отмечают, что важно не затягивать с визитом к врачу, так как своевременная диагностика может предотвратить осложнения. Врач может назначить антибиотики, если причина воспаления – бактериальная инфекция. Также популярны методы народной медицины: ингаляции с эфирными маслами, промывания носа солевыми растворами и использование теплых компрессов. Некоторые пациенты подчеркивают важность отдыха и поддержания иммунной системы, включая витамины и сбалансированное питание. Однако, несмотря на советы знакомых, важно помнить, что самолечение может быть опасным, и лучше довериться специалисту.

Промывание воздухоносных камер
Одним из ключевых аспектов успешного лечения верхнечелюстного синусита является регулярное очищение носовых пазух и носовой полости от слизисто-гнойных выделений и засохших корок.
Для эффективного и быстрого очищения можно использовать различные методы промывания носа. В медицинской практике применяются следующие способы:
- Метод «Кукушка». Эта процедура выполняется врачом в медицинском учреждении. Основой метода является перемещение жидкостей в замкнутых полостях под воздействием разницы давлений. Антисептический раствор вводится в одну ноздрю, а из другой с помощью аспиратора удаляется вместе с растворенной слизью.
- ЯМИК-процедура. Она проводится в медицинском учреждении с использованием местного обезболивания. Специальный катетер с надувающимися баллонами в носоглотке и ноздре создает вакуум, который открывает соустье и позволяет экссудату стекать в носовую полость. После освобождения пазухи в них вводятся лекарственные препараты. Этот метод не рекомендуется для пожилых людей, детей и пациентов с механическими препятствиями для оттока жидкости (например, полипоз, деформация перегородки, опухоли).
- Проточное промывание. Этот метод можно выполнять самостоятельно дома, используя специальный чайничек, спринцовку, шприц или устройство, которое идет в комплекте с некоторыми готовыми растворами (например, «Долфин»). Солевой раствор или отвар лечебных трав вводится в одну ноздрю и вытекает из другой под небольшим давлением. Хотя таким способом не удастся качественно промыть отекшие пазухи, регулярное очищение носовой полости способствует снижению количества болезнетворных микроорганизмов.
Оперативные способы лечения правостороннего гайморита
Консервативное лечение не всегда дает ожидаемые результаты. В некоторых случаях состояние пациента может ухудшаться, а симптомы усиливаться. В таких ситуациях отоларинголог может рекомендовать хирургическое вмешательство. Существует несколько методов, включая полноценные операции и малоинвазивные процедуры. Наиболее популярные из них:
- Пункция (прокол) через носовую полость в тонкой части стенки синуса. Специальной изогнутой иглой пробивается тонкая кость, достигая пустоты на глубину 1,5-2 см. Затем с помощью шприца вводится антисептический раствор, который помогает удалить гной и слизь. После этого пазуха обрабатывается антибиотиками и другими лекарственными средствами. Обычно достаточно 2-3 процедур для устранения серьезных симптомов и продолжения медикаментозного лечения. Процедура выполняется под местной анестезией, госпитализация не требуется.
- Баллонная синусопластика. Это современный метод, который включает расширение соединительного канала с помощью специального катетера для восстановления дренажа придаточной пазухи.
- Гайморотомия. Это открытая операция, при которой удаляется часть дна синуса для доступа к внутренней области пазухи с целью ее очистки. Это наиболее рискованное и болезненное хирургическое вмешательство при гайморите.
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.

Вопрос-ответ
Как лечить двойной гайморит?
Лечение двухстороннего гайморита требует комплексного подхода. Применение антибиотиков необходимо для борьбы с бактериальной инфекцией, вызвавшей воспаление. Антигистаминные препараты помогают снизить отёк слизистой оболочки, улучшая дренаж пазух. Противовоспалительные средства снижают болевые ощущения и воспаление.
Почему гайморит только с одной стороны?
Стоматологические или одонтогенные гаймориты чаще всего бывают односторонними. То есть воспаление в одной из гайморовых полостей в 95% случаев связано с заболеванием зубов или с плохим лечением зубов. Гайморит — это воспаление гайморовой пазухи.
Чем опасен односторонний гайморит?
Возможные осложнения. Если воспаление сразу не купировать, одонтогенный гайморит быстро осложняется. Патогенная флора распространяется на окружающие костные ткани, слизистую оболочку гайморовой пазухи. Возникает риск следующих последствий: абсцесс, энцефалит и менингит головного мозга.
Что очень хорошо помогает при гайморите?
Лечение гнойного гайморита. Назначают антибиотики, противовоспалительные препараты, муколитические средства, деконгестанты для улучшения оттока гнойного содержимого из пазухи. Лечение гнойного гайморита без прокола дополняется промываниями носовой полости растворами антисептиков (мирамистин, хлоргексидин и другие).
Советы
СОВЕТ №1
Обратитесь к врачу для точной диагностики. Односторонний гайморит может быть вызван различными причинами, включая инфекции, аллергии или полипы. Профессиональная оценка поможет определить наиболее эффективное лечение.
СОВЕТ №2
Используйте солевые растворы для промывания носа. Это поможет очистить носовые проходы от слизи и уменьшить воспаление, что может облегчить симптомы гайморита.
СОВЕТ №3
Не забывайте о тепловых процедурах. Теплые компрессы на область носа и лба могут помочь уменьшить боль и давление, а также улучшить отток слизи из гайморовых пазух.
СОВЕТ №4
Следите за уровнем влажности в помещении. Сухой воздух может усугубить симптомы гайморита, поэтому использование увлажнителя поможет поддерживать комфортный уровень влажности и облегчить дыхание.